Médicos alicantinos logran erradicar los síntomas del párkinson
El Hospital General realiza la primera operación a través de la tecnología de estimulación cerebral profunda a un paciente de 64 años que sufría temblores
E. BROTONS
Lunes, 25 de marzo 2013, 11:59
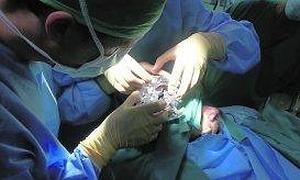
Pacientes con párkinson, depresión y trastornos obsesivos compulsivos, entre otras patologías, disponen desde el pasado mes de febrero de una nueva técnica para reducir o erradicar por completo los síntomas, como pueden ser los temblores o la rigidez. El servicio de Neurocirugía del Hospital General de Alicante ha incorporado la última técnología de estimulación cerebral profunda, que consiste en implantar uno o varios electrodos quirúrgicos en el cerebro del paciente, realizando una conexión a un pequeño dispositivo subcutáneo (un marcapasos), que es el encargado de la estimulación.
El pasado 21 de febrero, el equipo dirigido por el doctor Pedro Moreno realizó la primera intervención a un paciente de 64 años, con un tipo de párkinson (no primario), más difícil, pero que han conseguido reducir en un 60%-70% los temblores después de cinco años desde su diagnóstico, mejorando su calidad de vida y la de su familia. Ahora bien, «en un caso de párkinson típico se alcanza el cien por ciento», asegura el responsable.
El hospital dejó hace años de realizar este tipo de intervenciones, que entonces se hacían con el sistema antiguo, que era mucho más engorroso para el enfermo (se colocaba un casco, muy rígido y atornillado al cráneo), con intervenciones que duraban entre diez y doce horas. «Se hicieron unas cuantas y por circunstancias hubo un parón. Ahora se ha retomado con nuevos procedimientos y con profesionales muy formados y con ganas, y es muy importante para el futuro de la neurología en la provincia», afirma el especialista, quien apunta que hasta el momento los casos que podían ser operables tenían que desplazarse a la Fe o el Clínico de Valencia, los únicos de referencia en la Comunitat.
Este tipo de procedimiento se aplica para las enfermedades neurológicas como trastornos del movimiento, frecuentemente párkinson, distonías (espasmos musculares involuntarios) y temblores, pero también se indican para patologías como epilepsia o diferentes síndromes dolorosos, destacando asimismo la depresión, el trastorno obsesivo compulsivo y la obesidad para reducir el apetito. Sin embargo, el campo es muy abierto y, según el especialista Miguel Ángel Caminero, del servicio de Neurocirugía y que ha estado en Toronto (Canadá) con el equipo puntero en esta especialidad, también se está estudiando con pacientes con alzhéimer para aumentar las áreas donde se recoge la memoria.
A diferencia de las operaciones que se hicieron entre los años 2004 y 2009 a una serie de pacientes y que estuvieron hasta doce horas en el quirófano, ahora se ha reducido el tiempo a prácticamente a la mitad de horas y logrando mayor precisión. Así ha ocurrido con el primer paciente operado con éxito, y en cuya intervención participó un equipo multidisciplinar, que estuvo preparándose tres semanas antes para coordinarse.
Según el doctor Pablo González-López, el proceso comienza a primera hora de la mañana colocándole al paciente cuatro o cinco tornillos finos alrededor del cráneo y alejados de la zona donde se va a operar, con anestesia local, y realizándole un TAC para pasar al quirófano. Allí se le implantan los electrodos quirúrgicos en diferentes estructuras profundas del cerebro, que se conocen como dianas terapéuticas y que el neurocirujano y el neurólogo han seleccionado con antelación según los síntomas que quieran mejorar. «Una vez en el quirófano y gracias al sistema de neuronavegación, podemos escoger un punto de entrada óptimo en el cráneo del paciente así como una trayectoria segura a través de la sustancia cerebral», explican. Durante el 80% de la intervención, el enfermo permanece despierto para colaborar y saber cómo reacciona a la estimulación, subiendo y bajando la sedación. Una vez escogida la diana se implanta el electrodo definitivo y bajo anestesia general se realiza una conexión a un pequeño dispositivo subcutáneo, que se encarga de la estimulación.
El paciente lleva, por tanto, un marcapasos, con un sistema externo que es el programador y que si surgiera cualquier problema se podría parar o retirarlo. «Con esta técnica se soluciona la sintomatología motor del párkinson. La calidad de vida del paciente y de los familiares es brutal», asegura el responsable del servicio ante el fin de los temblores, pudiendo realizar el enfermo actividades cotidianas y mejorando su vida familiar y social. Además, a medio plazo disminuye el consumo de recursos sanitarios (fármacos, consultas externas y urgencias). De hecho, en dos a cinco años se rentabilizará al completo la intervención.
La técnica está recomendada para enfermos con un diagnóstico fiable, en las primeras fases del desarrollo de la enfermedad (ya que el deterioro no está tan avanzado) y que no responden de forma adecuada a los tratamientos farmacológicos.